Pathogene Rolle von Demodex-Milben bei der Blepharitis
Das Optik Inspektor Team ist der Meinung, dass der folgende Artikel von Jingbo Liu, Hosam Sheha, und Scheffer C.G. Tsenga einer der kompetentesten Zusammenfassung zum Thema Lidrandentzündung (Blepharitis) ist. (Original in englischer Sprache).
Abstrakt – Zweck der Überprüfung in dieser Studie
Eine Zusammenfassung der wichtigsten Literatur und unserer Forschungserfahrung über den Demodex-Befall als mögliche Ursache für Augenentzündungen, mit dem besonderen Schwerpunkt auf die Demodex Blepharitis (Lidrandentzündung).
Jüngste Feststellungen zu der Demodex-Blepharitis Thematik
Die Milbe Demodex folliculorum (english, deutsch) kann eine anteriore Blepharitis (Lidrandentzündung) verursachen, die mit Störungen der Wimpern verbunden ist. Die Milbe Demodex brevis kann eine posteriore Blepharitis (Bindehautentzündung) mit einer Meibomschen-Drüsen-Dysfunktion (Fehlfunktion) und Keratokonjunktivitis (Hornhautentzündung) verursachen. Teebaumöl-Behandlungen mit entweder 50% Lidabrieb oder 5% Lidmassagen sind bei der Bekämpfung von Milben und der Reduzierung von Augenentzündungen wirksam.
Einleitung zu Demodex-Milben und Augenentzündungen
Demodex-Milben sind die häufigsten mikroskopischen Ektoparasiten auf der menschlichen Haut. Die Rate der Demodex-Infektion steigt mit dem Alter an, wobei sie bei 84% der Bevölkerung im Alter von 60 Jahren und bei 100% der Bevölkerung im Alter von über 70 Jahren beobachtet wird. Neben der höheren Dichte bei Patienten mit Rosazea wurden Demodex-Milben auch als Ursache für andere Hauterkrankungen wie Pityriasis (Röschen Flechte) folliculorum, periorale (Mundrose) Dermatitis, Ausschlag-ähnliche Hautveränderungen, Gesichtspigmentierung, Ausschlag der kahlen Kopfhaut und sogar Basalzellkarzinom beobachtet. Da das Auge von erhobenen Körperteilen wie Nase, Augenbraue und Wange umgeben ist, ist das Augenlid der täglichen Reinigungshygiene nicht so zugänglich wie das Gesicht. Sobald sich ein Demodex-Befall im Gesicht etabliert hat, kann der sich in den Augenlidern ausbreiten und zur Blepharitis führen. Dennoch bleibt die klinische Bedeutung des Demodex-Befalls teilweise strittig, da er auch bei asymptomatischen Patienten zu finden ist. Daher wird Demodex-Blepharitis bei der Differentialdiagnose von Hornhaut- und externen Erkrankungen oft übersehen und keine therapeutischen Optionen erwogen. Hier werden wir die Schlüsselliteratur und unsere Forschungserfahrung über das pathogene Potenzial von Demodex-Milben bei der Entstehung von Augenentzündungen zusammenfassen, mit dem besonderen Schwerpunkt auf die Lidrandentzündung (Blepharitis).

Das Leben der Demodex-Milbe und der Mensch
Beim Menschen wurden zwei verschiedene Arten identifiziert: Die Demodex folliculorum und Demodex brevis. In den Augenlidern befinden sich die D. folliculorum im Wimpernfollikel (Haarbalg), wohingegen D. brevis tief in die Talgdrüsen und die Meibomschen Drüsen eindringt und nach Talg sucht, der ihre wichtigste Nahrungsquelle ist. Es ist auch anzunehmen, dass die Milben sich von follikulären und glandulären Epithelzellen (Hautzellen) ernähren, was zu einer direkten Schädigung des Lidrandes führt. Der Lebenszyklus der Demodex-Milbe beträgt vom Ei bis zum Larvenstadium ca. 14–18 Tage, gefolgt von 5 Tagen im Erwachsenenalter. Weibliche Tiere können weitere 5 Tage nach der Eiablage leben. Aufgrund der begrenzten Lebensdauer der erwachsenen Milben spielt die Paarung eine wichtige Rolle bei der Fortpflanzung des Demodex-Befalls. Darüber hinaus ist die Lebensdauer von Demodex außerhalb des lebenden Körpers begrenzt, so dass ein direkter Kontakt für die Übertragung von Milben erforderlich ist. Daher ist es wichtig, die Paarung von Milben zu verhindern und eine direkte Übertragung als unverzichtbare Behandlungsstrategie zu vermeiden.
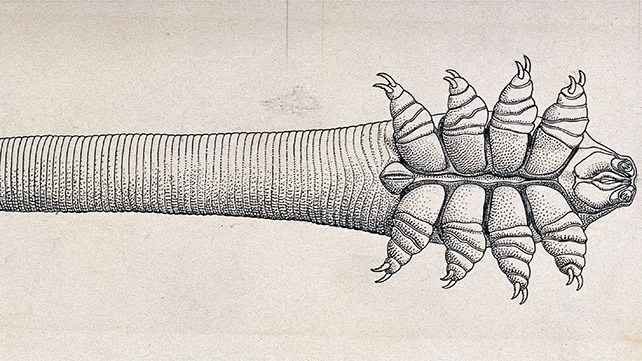
Risikofaktoren der Demodex-Blepharitis
Vor kurzem haben wir eine enge Korrelation (Wechselwirkung) zwischen dem Schweregrad der Rosazea (Akne Rosazea, Rotfinnen, Kupferrose oder auch Kupferakne genannt, English) und der Demodex-Blepharitis aufgezeigt. Rosazea prädisponiert Patienten zu einer Blepharitis hauptsächlich durch die Verstopfung aller Ölproduzierenden Drüsen, die für eine gesunde Epidermis (Oberhaut) notwendig sind, und schafft somit eine Umgebung auf der Haut, die den Befall vereinfachen. Andere Faktoren, die eine Verbreitung der Milben fördern sind die Hauttyp-Lichtempfindlichkeit, viel Sonnenlicht, Alkoholkonsum, Rauchen, Stress, heiße Getränke, scharfe Lebensmittel und abrupte Temperaturänderungen. Bei Patienten, deren lokaler oder systemischer Immunstatus durch äußerliche oder systemische Anwendung von Steroiden oder anderen immunsuppressiven Mitteln oder durch Krankheiten wie Leukämie und HIV beeinträchtigt ist, kann sich ein Befall mit Demodex-Milben leichter entwickeln.
Pathogenese
Demodex-Blepharitis kann anatomisch in anterior (vorne) und posterior (hinten) Blepharitis aufgeteilt werden. Ersteres bezieht sich auf den Befall von Wimpern und Follikeln (Haarbalg) durch D. folliculorum, der sich an der Wurzel der Wimpern anhäuft, während letzteres den Befall D. brevis der Meibom-Drüse betrifft. Um die pathogene Rolle von Demodex bei Blepharitis zu erklären, werden folgende Aktionsmechanismen vorgeschlagen.
Direkter Schaden
Demodex-Milben, insbesondere folliculorum, konsumieren Epithelzellen am Haarfollikel, was zu einer Follikelausdehnung führt, die zur Bildung lockerer oder falsch gerichteter Wimpern beitragen kann. Mikroabschürfungen, die durch die Milbenkrallen verursacht werden, können eine epitheliale Hyperplasie (übermäßige Zellbildung, deutsch, english ) und eine reaktive Hyperkeratinisierung (Hornzellenbildung) um die Basis der Wimpern hervorrufen und zylindrische Schuppen bilden. D. brevis kann die Öffnungen der Meibom-Drüsen verstopfen, was zu einer Störung der Meibom-Drüse mit Lipidrissmangel (schlechte Tränenfilmqualität) führt. D. Brevis bohrt sich in der Regel tief in die Meibom-Drüsen, und sein chitinöses Exoskelett ist ein Fremdkörper, der granulomatöse (Knötchen, bildende) Reaktionen hervorruft. Brevis wurde im Zentrum von Meibom-Granulomen beobachtet, umgeben von Epithelzellen, Histiozyt-Fibroblasten link, Lymphozyten und Plasmazellen. Somit können Demodex-Milben eine potenzielle Ursache für wiederkehrende und unbehandelbare (refraktär) Chalazion (Hagelkorn-Entzündung) sein. Das Gerstenkorn (Hordeolum) ist eine Entzündung der Talgdrüse im Lidrand und Augenwinkeln.
Vektor für bakterielle Erreger
Demodex-Milben können Blepharitis verursachen, indem sie Bakterien auf ihrer Oberfläche tragen, einschließlich Streptokokken und Staphylokokken. Superantigene, die von diesen Bakterien produziert werden, sind ebenfalls an der Induktion von Rosazea beteiligt. Darüber hinaus wurde ein Bakterium in Demodex-Milben für wichtig befunden, um ein Immunreaktion des Wirts auszulösen. Bacillus oleronius, welches kürzlich in Demodex-Milben nachgewiesen wurde, kann die Proliferation (Vermehrung, Wucherung) von peripherem Blut in den mononukleären Zellen bei Patienten mit Rosazea stimulieren. In unserer gemeinsamen und prospektiven Studie wurde ferner eine starke Korrelation zwischen der positiven Serum-Immun Reaktivität gegenüber den 83-kDa- und 62-kDa-Bacillus-Proteinen, okulärem Demodex-Befall, Gesichts Rosazea und Blepharitis festgestellt. Sogar die absterbenden Milben in den Follikeln oder Drüsen können die Freisetzung dieser beiden bakteriellen Antigene auf ein kritisches Niveau erhöhen, um eine Kaskade von Wirts-Entzündungsreaktionen auszulösen.
Überempfindlichkeitsreaktion in der Haut
Das wie oben erwähnte Protein innerhalb der Demodex-Milben, und dessen Überreste oder Abfälle davon, können eine Entzündungsreaktion des Wirts durch eine verzögerte Überempfindlichkeit oder eine seit Geburt bestehende Immunreaktion auslösen. Durch die Untersuchung von 92 Fällen papulopustulöser Rosazea und in der Abfolge mit 92 Kontrollprobanden, in Alter und Geschlecht übereinstimmend, stellte Georgala et al. (und Kollegen) fest, dass der Befall mit Haarfollikeln mit intensiven perifollikulären Infiltraten überwiegend (90–95%) CD4-Helfer- oder -Induktor-T-Zellen einherging. Eine erhöhte Anzahl von Makrophagen und Langerhans-Zellen wurde nur bei Probanden mit positivem D. Folliculum beobachtet.

Klinische Manifestation (Anzeichen)
Die Hauptsymptome sind Juckreiz, Brennen, Fremdkörpergefühl, Krustenbildung und Rötung des Lidrandes sowie verschwommenes Sehen. Zu den Symptomen gehören zylindrische Schuppen, Ausfall von Augenwimpern, Entzündung des Augenlidrandes, Meibom-Drüsen-Dysfunktion (Funktionsstörung), Blepharo Konjunktivitis (Entzündung der Bindehaut am Lidrand) und Blepharo Keratitis (Entzündung der Hornhaut).
Erkrankungen der Haut und des Unterhautzellgewebes
Neben der in Demodex-Blepharitis gefundenen zylindrischen Schuppen kann ein anhaltender Befall der Wimpernfollikel zu Fehlstellungen (Malalignment), Einwachsenden (Trichiasis) oder Schwund von Wimpern führen. Trichiasis kann zu einem Trauma des Hornhautepithels führen, das zu punktuellen epithelialen Erosionen („Verkratzen“ der Hornhaut) führt, gefolgt von Hornhautgeschwüren und Pannus-Bildung in schweren, langjährigen Fällen.
Entzündung der Bindehaut
Ohne ordnungsgemäße Hygiene kann sich eine Entzündung des Lidrandes auf die Bindehaut ausbreiten, was zu einem Zustand führt, der als Blepharo Konjunktivitis (Lidrandbindehautentzündung) bezeichnet wird. Diese falsch diagnostizierte Demodex-bedingte Konjunktivitis ist üblicherweise gegen konventionelle Medikamente resistent.
Unsere klinische Erfahrung zeigt, dass eine erfolgreiche Behandlung der okulären Demodikose (Haarbalgmilbenbefall am Auge) bei Erwachsenen die Blepharo Konjunktivitis bei Versagen traditioneller Therapien beseitigt. Obwohl Demodex bei Erwachsenen als Ursache für die Blepharo Konjunktivitis eingestuft wurde, bleibt seine Rolle bei Kindern unklar. Kürzlich berichteten wir von 12 gesunden pädiatrischen Patienten mit rezidivierender (wiederkehrend) Blepharo Konjunktivitis und einem Demodex Milbenbefall. Bei allen Patienten zeigte sich eine auffällige Bindehautentzündung, die durch Rötung mit bulbärer (am Augapfel) Konjunktiva (Bindehaut) und papillarer Follikelreaktion (Knötchenbildung) der tarsalen Konjunktiva (Bindehaut der Augenlider) belegt wurde. Alle Patienten, die die Augenlidränder „schrubbten“ abrieben oder massierten, um die Milben auszurotten, zeigten ein dramatisches Abklingen der Augenreizung und -entzündung, und eine Verringerung der Milbenanzahl. Diese Ergebnisse deuten darauf hin, dass Demodex bei Kindern ebenfalls eine übersehene Ursache für scheinbar unbehandelbare Bindehautentzündungen darstellt
Demodex-Einflüsse auf die Hornhaut
Eine vom Lidrand ausgehende Entzündung, insbesondere der Meibom-Drüsen, kann sich je nach Schweregrad auch auf die Hornhaut ausbreiten. Demodex-Befall kann verschiedene Hornhautläsionen und andere Erkrankungen der Hornhaut hervorrufen. Hornhautvaskularisierung (Einwachsen von Blutgefäßen in die oberflächliche Hornhaut), marginaler Infiltration (Einschlüsse), oberflächlicher Trübung und noduläre (erhoben) Narbe. Interessanterweise wird D. brevis häufiger mit einer solchen Hornhautmanifestation in Verbindung gebracht, obwohl die Wahrscheinlichkeit, D. brevis, das normalerweise allein in den Talg- und Meibom-Drüsen vorkommt, bei epilierten Wimpern recht selten ist. Künftige Studien sind erforderlich, um festzustellen, ob eine derart ungewöhnlich hohe Befall Rate von D. brevis bei der Auslösung dieser Hornhauterscheinungen eine ursächliche Rolle spielen kann.
Diagnose
Die potenziellen Kriterien für die Diagnose von Demodex-Blepharitis:
1. Klinische Beobachtung und hoher Verdachtsindex bei Bindehautentzündung, Hornhautentenzündung, bei erwachsenen Patienten oder Lidrandbindehautentzündung und häufig wiederkehrende Hagelkorn (Chalazion) bei jungen Patienten, die gegen konventionelle Behandlungen nicht ausheilen. Auffälligkeiten bei Ausfall der Wimpern oder ungleichmäßigem Wachstum.
2. Spaltlampenuntersuchung: typische zylindrische Schuppen an der Wurzel der Wimpern.
3. Mikroskopische Bestätigung: Nachweis und Zählung von Demodex Eiern, Larven und der erwachsenen Milben bei epilierten Wimpern.
Behandlung
Es wurden verschiedene Behandlungen zur Bekämpfung von Demodex-Milben angewendet. 1%ige Quecksilberoxid-Salbe, Pilokarpin-Gel, Schwefelsalbe und kampferhaltiges Öl. Bei den meisten von ihnen wird nachts eine Salbe auf die Basis der Wimpern aufgetragen, um Milben einzufangen, wenn sie aus ihrem Bau austreten und / oder sich von einer Wimper / Follikel zur nächsten bewegen. Bei einer in-vitro-mikroskopischen Beobachtung über einen Zeitraum von 150 Minuten stellten wir jedoch fest, dass D. folliculorum bei Erwachsenen gegen eine Vielzahl gängiger antiseptischer Lösungen resistent ist, darunter 75% Alkohol und 10% Povidon-Jod, sowie solche antimikrobiellen Substanzen wie Erythromycin und Metronidazol kann jedoch dosisabhängig durch Teebaumöl (TTO, Tea Tree Oil) abgetötet werden. Im Gegensatz zum Baby-Shampoo entfernt das TTO-Lid-Peeling nicht nur zylindrische Schuppen von der Wimpernwurzel, sondern regt auch eingebettete Milben dazu an, von dem Follikel (Haarbalg) auf die Hautoberfläche zu wandern. Die 50% Lösung TO erreicht eine direkte Abtötung der Milben, während die Lid-Massage mit einer 5%igen den Lebenszyklus derart unterbrechen, dass eine Paarung verhindert wird. Abgesehen von der Demodex-Ausrottung führten TTO-Behandlungen zu einer dramatischen Linderung der Symptome und einer deutlichen Linderung und Heilung der Entzündung am Lidrand, der Bindehaut und der Hornhaut. Da TTO auch antibakterielle, fungizide (Pilz) und entzündungshemmende Wirkungen ausüben kann, können wir seinen therapeutischen Nutzen bei der Behandlung der oben genannten Augenkrankheiten nicht ausschließlich der Wirkung der Milbenabtötung zu zuschreiben. Da der Demodex auch als Vektor der Hautorganismen dient, rechtfertigt die Komorbidität (Miterkrankung), die auf einer symbiotischen Beziehung des Bakterium oleronius bei Demodex-Milben beruht, auch die Überlegung einer therapeutischen Strategie, das symbiotische Bakterium über orale Antibiotika wie Tetracyclin abzutöten. Tägliches Lidpeeling mit 50% TTO und Lidmassage mit 5% TTO-Salbe können den Demodex-Befall im Auge in vivo wirksam bekämpfen. Dies zeigt sich darin, dass der Demodex-Wert bei einer Mehrheit der Patienten innerhalb von 4 Wochen auf null gesenkt wurde.
Zusammenfassung
Die Demodex-Blepharitis ist eine häufig übersehene externe Augenerkrankung. Die Pathogenese (Krankheitsursache) von Demodex-Blepharitis bei der Auslösung von Augenentzündungen wurde weiter geklärt. Die modifizierte Methode zur Entnahme und Zählung von Wimpern erleichtert und verbessert die Diagnose des Demodex-Befalls. Teebaumöl zeigt vielversprechendes Potenzial zur Behandlung von Demodex-Blepharitis durch die Verringerung der Demodex-Anzahl mit zusätzlichen antibakteriellen, antimykotischen und entzündungshemmenden Wirkungen.
Fazit
Demodex-Milben spielen eine wichtige Rolle beim Auftreten einer Reihe von Erkrankungen der Augenoberfläche wie Demodex-Blepharitis, Funktionsstörung der Meibom-Drüse, Bindehautentzündung und Hornhautläsionen. Der Augenbefall steht in enger Beziehung zum systemischen Befall. Weitere Studien sind erforderlich, um einfache und empfindliche Diagnosemethoden sowie wirksamere und spezifischere Behandlungsschemata zu entwickeln.
Statement des Optik Inspektor Teams
Es ist darauf hinzuweisen, dass die Lidrandentzündung im Speziellen, und die Entzündungen des vorderen Augenabschnitts im Allgemeinen, in Deutschland viel zu wenig unter dem Aspekt der benannten Demodex-Milben diagnostiziert werden. Diese Milbenart ist aus der Familie der Haarbalgmilben. Das ist wohl auf eine weitgehende Unkenntnis der folgenden Studien und wissenschaftlichen Fakten zurück zu führen. Es gibt in Deutschland nur wenig Fachleute, die sich damit in der Praxis am Patienten auseinandersetzen. Es ist kaum ein deutschsprachiger Artikel im Internet zu finden, der die Lidrandentzündung in Verbindung mit der Demodex-Milbe behandelt. Diese sind meist oberflächlich gehalten, und geben oft noch falsche Ratschläge zum Reinigen der Wimpern und Lidränder.
Im Kontrast, ein seltenes und gutes Beispiel zu der Thematik im Internet ist das der OSCB-Berlin.
Beratung zu diesem Artikel: Dr. Joserine Samson, Gulf Eye Center Link, LinkedIn, ISCLS








Teebaum öl am auge ??? ist das auge nicht zu empfindlich dafür? wird das auge dadurch nicht noch mehr gereizt ?
Vielen Dank für dein Interesse an diesem Artikel. Es ist richtig und sehr wichtig, dass Teebaumöl nicht unverdünnt auf der Haut angewendet wird. Das gilt natürlich umso mehr für die Augen. Die Anwendung für das Auge, um Demodex-Milben zu bekämpfen, ist wie folgt:
Für die tägliche Gesichtspflege in eine Gesichtswaschlotion, 7 bis 10 Tropfen pro 100 ml hinzufügen. Bei geschlossen Augen diese auf das Gesicht auftragen und etwa 1 Minute die Wimpern mit den Fingern bei seitlichen Bewegungen einreiben / massieren. Bitte die Augen nicht stark „rubbeln“! Dann gut abspülten. Dieselbe Konzentration / Mischung mit der Duschlotion anwenden und beim Duschen gleich verfahren.
Es dauert 3 bis 6 Monate bis die Milben verschwinden. Diese natürliche Methode funktioniert sehr gut.
Viele Grüße.
Dein Optik-Inspektor-Team
Danke für diesen Tipp. Hatte als Heilpraktiker schon lange den Verdacht, das hinter div. Erkrankungen Milben stecken könnten.
Lieber Johannes,
das Optik-Inspektor Team ist erfreut dir mit diesen Informationen geholfen zu haben. Vielen Dank für dein Interesse an diesem Artikel.
Dein Optik-Inspektor Team
Hallo,
habe mit Interresse den Artikel über die Haarbalgentzündung gelesen.
Zur Therapie mit Teebaumöl habe ich noch eine Frage:
Was für eine Waschlotion ist denn dafür zu nehmen. Es gibt ja etliche. Und was meinen Sie mit seitlichen Bewegungen. Aber doch sicher am Lidrand, oder?
Hallo Käpplein.
Das Optik Inspektor Team freut sich hier helfen zu können.
Eine ph-neutrale Waschlotion für das Gesicht, wie von Seinz (DM), oder sebamed tun den Dienst. Zu den Bewegungen am Auge: Die Augen sind geschlossen! Horizontal, von einem zum anderen Augenwinkel die Wimpern mit Kontakt zum Lidrand „abstreifen“. Mit wenig Druck, da man nicht mit heftigem Druck durch die Augenlider die Hornhaut „bearbeiten“, rubbeln soll.
… ich denke, das diagnostiziert zu haben.
Keine Lidrandentzündung feststellbar.
Dachte bislang an die trockene Föhnluft hier in München.
Danke, wenn es das nicht gewesen sein sollte, schreibe ich hier, dass es in meinem falle eine Fehldiagnose war.
Patientin ist Mitte -Ende 70.
MfG, Alex
Hallo Alex,
Gelbliche Verkrustungen an den Wimpern sind ein starkes Indiz. Personen in diesem Alter haben sehr oft Demodex an den Augen. In der Spaltlampe sind die Milben gut sichtbar an der nach den Wimpern angrenzenden Lidkante zu sehen.
Ist es moeglich nur Demodex brevis in den Drüsen zu haben? Wie kann das festgestellt werden? Ist in diesem Fall auch Verkrustung zu sehen? Mir wird immer wieder gesagt, dass meine Wimpern gerade und sauber sind. Auch noch interessant wäre Ihre Meinung bezüglich Anwendung von Ivermectin oral/oberflächlich?
Vielen Dank
Christina
Hallo Christina. Das Optik Inspektor Team freut sich über dein Interesse zu diesem interessanten und gesundheitlich bedeutenden Thema.
Deine Frage:“ … Ist es moeglich nur Demodex brevis in den Drüsen zu haben?”
Hier ein klares Ja, da Demodex brevis hier beginnt und dann als Verkrustung zu sehen ist. Mit einem Hornhautmikroskop (Augenoptiker, Augenarzt) ist dies festzustellen.
Zitat aus dem Optik Inspektor Blog:” …D. brevis tief in die Talgdrüsen und die Meibomschen Drüsen eindringt und nach Talg sucht, der ihre wichtigste Nahrungsquelle ist. Es ist auch anzunehmen, dass die Milben sich von follikulären und glandulären Epithelzellen (Hautzellen) ernähren, was zu einer direkten Schädigung des Lidrandes führt.”
Deine Frage zu Ivermectin: Der Fachliteratur entsprechend ist dies nicht primär für die Demodex brevis entwickelt worden. Eine systemische Anwendung (orale Einnahme) muss ärztlich sehr differenziert, Notwendigkeit, Nutzen und Risiken analysiert werden,
Mit dem Teebaumöl gibt es sehr gute Erfahrungen und Erfolge. Äußerlich angewendet birgt dies keine Risiken. Hierzu detaillierte Informationen im Blog.
Verstehe ich das richtig, dass man in 100 ml Waschlotion das Teebaumöl eintropfen soll und dann diese seifige Angelegenheit auf dem Gesicht verteilen nur um die Wimpern zu behandeln?
Hallo Erika, schon beantwortet. Beste Grüße und Wünsche. Das Optik-Inspektor Team.
Verstehe ich das richtig, dass man die Gesichtslotion und das Teebaumöl als seifige Lösung im ganzen Gesicht verteilen soll, um die Wimpern zu behandeln? Für eine genauere Behandlungsform wäre ich sehr dankbar
Hallo Erika,
Die Flüssigseife für das Gesicht, oder in einem Duschgel, pro 100ml 7 bis 10 Tropfen einmischen. Die Augen schließen und dies auf die Wimpern verteilen und horizontal in die Wimpern etwas einmassieren. Dann abspülen. Es ist absolut OK in einem Duschgel unter der Dusche das allgemein für Gesicht und Haare anzuwenden. Nur eben die Wimpern horizontal mit den Fingern leicht massieren, damit das Teebaumöl eine Chance hat, an den Wimpern entlang in den Balg einzudringen. Da sitzen die Milben. Hoffe, das ist verständlich beschrieben.
Dein Optik-Inspektor Team
Was ist mit TTO-Lid-Peeling gemeint ?
Liebe Grüße
Lisa
Hallo Lisa.
TTO-Peeling heißt mit einem Teebaumöl (TTO, Tea Tree Oil) gemischten Produkt, kann selbst gemacht werden, die Wimpern und Augenlider von links nach rechts „abzuwischen“. Diese massierende Waschen soll sanft, also mit nicht soviel Druck ausgeübt werden. Unter den Augenlidern ist die Hornhaut. Zuviel Druck ist nicht gut. Wenn noch Fragen bestehen, gerne wieder melden. Grüße, das Optik Inspektor Team.